Temat ten dotyczy wpływu białek roślinnych obecnych m.in. w pszenicy, życie i jęczmieniu na zdrowie dużej grupy osób. Wyjaśnimy, czym jest gluten i gdzie może występować, także jako dodatek w przetworzonych produktach. Celiakia dotyczy około 1% populacji i wymaga diety bez tej mieszanki białek przez całe życie. Niezależne stany, jak NCGS czy alergia na pszenicę, różnią się mechanizmem i objawami, dlatego diagnostyka ma kluczowe znaczenie. Przedstawimy badania, normę 20 ppm w produktach bezglutenowych oraz ryzyko związane z nieleczoną celiakią. Ten tekst ułatwi rozróżnienie schorzeń, pokaże dowody naukowe i podkreśli, dlaczego samodzielne ograniczenia diety mogą być ryzykowne.
Kluczowe wnioski
- Gluten to mieszanina białek obecna w wielu zbożach i produktach.
- Celiakia wymaga restrykcji żywieniowych przez całe życie.
- NCGS różni się od celiakii brakiem uszkodzeń kosmków.
- Badania i diagnostyka różnicowa są niezbędne przed zmianą diety.
- Standard 20 ppm to ważne odniesienie dla produktów bezglutenowych.
Dlaczego temat glutenu wraca? Kontekst współczesnej wiedzy i intencja tego artykułu
Rosnące zainteresowanie tematem wynika z lepszej diagnostyki i debaty publicznej. Nowe badania oraz szerszy dostęp do serologii i endoskopii zwiększyły liczbę rozpoznań u dorosłych.
W praktyce ponad 70% przypadków wykrywa się po 20. roku życia, co zmienia postrzeganie dolegliwości związanych z dietą w wieku dorosłym. U wielu osób symptomy są niespecyficzne.
Ból brzucha, biegunka, wzdęcia, zmęczenie czy bóle głowy występują w różnych stanach. Trzeba odróżnić je od IBS, SIBO czy nietolerancji laktozy, by uniknąć błędnych decyzji dietetycznych.
Rola mediów i trendów żywieniowych wpływa na percepcję roli układu odpornościowego w organizmie. Ten tekst porządkuje dowody i oddziela informacje od plotek.
- Cel: dać praktyczne, dowodowe wskazówki przy podejrzeniu problemów związanych z glutenem.
- Odpowiedzialność: zachęcamy do konsultacji z lekarzem i dietetykiem przed zmianą diety.
| Przyczyna zainteresowania | Konsekwencja kliniczna | Jak postępować |
|---|---|---|
| Lepsza diagnostyka (serologia, endoskopia) | Więcej rozpoznań u dorosłych | Skierowanie na badania i biopsję przy podejrzeniu |
| Moda żywieniowa i media | Samodzielne eliminacje | Konsultacja z dietetykiem przed dietą |
| Nieswoiste objawy | Trudne różnicowanie z innymi stanami | Kompleksowa diagnostyka (IBS, SIBO, nietolerancje) |
Gluten: czym jest i gdzie występuje w diecie
Pod względem składu, mieszanka białek znana jako gluten różni się między gatunkami zbóż. W pszenicy dominują gliadyna i glutenina, w życie występuje sekalina, a w jęczmieniu — hordeina.
Owies sam w sobie nie zawiera tej mieszanki białek, lecz często bywa zanieczyszczony przy zbiorach lub w zakładach produkcyjnych. Dlatego bezpieczniejszy jest owies certyfikowany.
Dzięki właściwościom technicznym białka te bywają dodatkiem do przetworzonych produktów. Mogą być stosowane w wędlinach, serkach topionych, jogurtach czy konserwach jako substancja poprawiająca konsystencję.
Gdzie występuje ryzyko i jakie są alternatywy
- Źródła: pieczywo, makarony, płatki zbożowe oraz produkty przemysłowe.
- Zanieczyszczenia krzyżowe: mieszanie zbóż podczas transportu i produkcji.
- Próg bezpieczeństwa: produkt oznaczony jako bezglutenowy powinien zawierać mniej niż <20 ppm.
- Alternatywy: kasza gryczana, amarantus, kasza jaglana, warzywa, owoce, świeże ryby — naturalne składniki diety bezglutenowej.
Celiakia jako modelowa choroba autoimmunologiczna zależna od glutenu
W celiakii spożycie białek zbóż u osób z predyspozycją HLA-DQ2/DQ8 wywołuje odpowiedź immunologiczną, która prowadzi do produkcji specyficznych przeciwciał i uszkodzenia kosmków jelitowych.
Mechanizm i rola TG2
Transglutaminaza tkankowa (TG2) działa jako autoantygen, a reakcja przeciwciał przeciw TG2, endomysium i deamidowanym peptydom gliadyny powoduje stan zapalny w śluzówce.
Zanik kosmków zmniejsza powierzchnię wchłaniania, co przekłada się na zaburzenia odżywienia u pacjentów.
Objawy i grupy ryzyka
Typowe objawy obejmują biegunkę, wzdęcia i bóle brzucha. Nietypowe to afty, niedokrwistość z niedoboru żelaza, osteopenia, migreny oraz skórna choroba Duhringa.
Wyższe ryzyko mają osoby z cukrzycą typu 1, autoimmunologicznym zapaleniem tarczycy oraz z zespołem Downa i Turnera.
Diagnostyka oparta na dowodach
Badania z krwi u osób nadal spożywających gluten: tTG-IgA oraz całkowite IgA. Przy niedoborze IgA stosuje się alternatywne markery.
Testy genetyczne HLA DQ2/DQ8 pomagają przy rozpoznawaniu u osób już na diecie. Złotym standardem pozostaje gastroskopia z biopsją dwunastnicy i ocena histopatologiczna.
Leczenie i możliwe powikłania
Leczeniem jest ścisła, dożywotnia dieta bezglutenowa; produkty oznaczone jako bezpieczne powinny mieć <20 ppm.
„Brak terapii wiąże się z wyższym ryzykiem chłoniaków, ETL oraz nowotworów przewodu pokarmowego.”
Wczesne rozpoznanie i przestrzeganie diety poprawiają jakość życia pacjentów i zmniejszają ryzyko powikłań.
Nieceliakalna nadwrażliwość na gluten (NCGS): co wiemy, a co pozostaje sporne
NCGS to stan rozpoznawany u osób, które po wykluczeniu celiakii i alergii na pszenicę zgłaszają nawroty objawów po spożyciu produktów zbożowych. Najczęściej przypomina zespół jelita nadwrażliwego: ból brzucha, wzdęcia, biegunki.

Mechanizmy możliwe, lecz niepotwierdzone
Hipotezy obejmują ATI (inhibitory alfa‑amylazy i trypsyny), które mogą wywoływać reakcję zapalną. Inną rolę przypisuje się FODMAP — fermentowalnym oligo-, di- i monosacharydom oraz poliolom.
Mogą być też zaangażowane zmiany mikrobioty. Efekt nocebo dodatkowo komplikuje interpretację reakcji.
Profil pacjentów i spektrum objawów
U około połowy osób występuje HLA DQ2/DQ8, a część ma przeciwciała anty‑gliadynowe IgG. W biopsyjnym obrazie zwykle nie stwierdza się zaników kosmków (Marsh 0–I).
Objawy pozajelitowe to zmęczenie i bóle głowy. Profil zgłaszających jest zmienny — od pacjenta z dominującymi dolegliwościami jelita do osoby z przewlekłym zmęczeniem.
Rozpoznawanie i postępowanie — kryteria Salerno
- Wykluczenie celiakii i alergii na pszenicę przed próbą eliminacji.
- 6 tygodni diety bezglutenowej z monitorowaniem objawów.
- Kontrolowany powrót glutenu, najlepiej w modelu podwójnie ślepym, by ograniczyć wpływ nocebo.
- W razie potrzeby rozważenie diety o niskiej zawartości FODMAP pod opieką specjalisty.
„Indywidualizacja zaleceń jest kluczowa — część pacjentów toleruje niewielkie ilości, inni wymagają ścisłej eliminacji.”
Alergia na białka pszenicy a choroby autoimmunologiczne — kluczowe różnice
Alergia na pszenicę to reakcja zależna od przeciwciał IgE. Objawy pojawiają się zwykle szybko po kontakcie z produktami zawierającymi białka pszenicy.
Manifestacja kliniczna i czas reakcji
Reakcje alergiczne ujawniają się natychmiast lub w ciągu godzin. Typowe są objawy skórne, oddechowe, a w ciężkich przypadkach anafilaksja.
W przeciwieństwie do tego, celiakia to proces opóźniony, prowadzący do uszkodzenia jelita cienkiego po ekspozycji na gluten.
Testy skórne i oznaczenia z krwi
Rozpoznanie alergii opiera się na testach skórnych oraz oznaczeniu swoistych IgE z krwi. To szybka ścieżka diagnostyczna przy nagłych objawy.
W celiakii stosuje się serologię (tTG‑IgA, EMA) i biopsję dwunastnicy — badania inne niż w alergii.
- Rokowanie i leczenie: alergia wymaga unikania ekspozycji i planu awaryjnego dla pacjentów z ryzykiem wstrząsu.
- Dlaczego to ważne: mylenie alergii z chorobą autoimmunologiczną może prowadzić do niewłaściwego postępowania.
- Kiedy szukać pomocy: w przypadku szybkich reakcji po spożyciu produktów z pszenicą należy zgłosić się pilnie do specjalisty.
„W praktyce klinicznej szybkie odróżnienie alergii od celiakii chroni zdrowie i życie pacjentów.”
Choroby autoimmunologiczne a gluten – fakty i kontrowersje
W kontekście celiakii mamy twarde dowody na zaburzenia bariery jelitowej, lecz ekstrapolacja tych obserwacji na inne stany wymaga ostrożności.
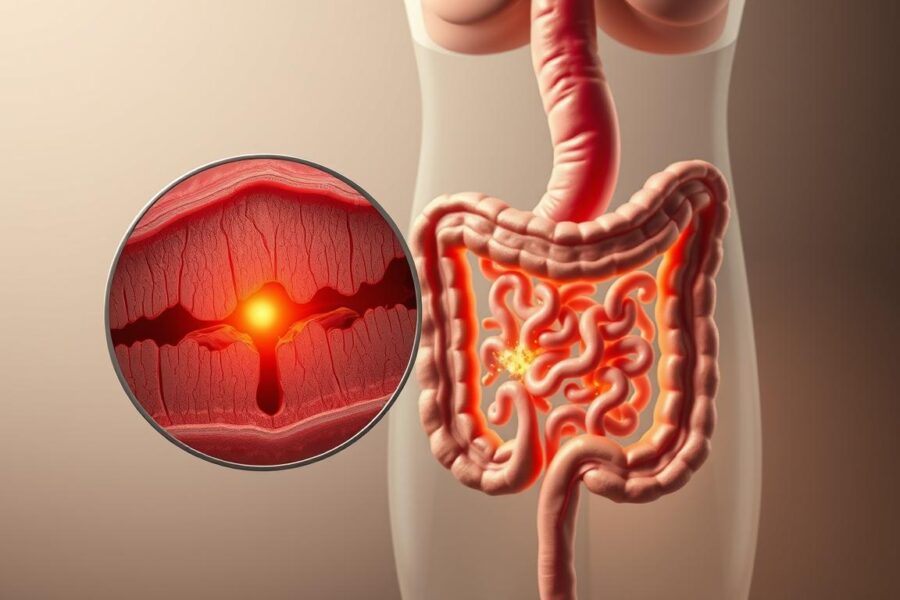
Nieszczelność jelita: co jest ugruntowane, a co wymaga dalszych badań
W celiakii dochodzi do uszkodzenia kosmków i zwiększonej przepuszczalności jelita. To potwierdzają liczne badania i biopsje.
Jednak przenoszenie tej przyczyny na wszystkie chorób związane z układem odpornościowym nie jest uzasadnione. Potrzebne są solidne dane przed formułowaniem ogólnych wniosków.
Tarczyca i gluten: dane versus hipotezy
Hipoteza mimikry molekularnej łączy białka zbóż z autoagresją tarczycy. Dostępne wyniki są niespójne. Nie uzasadniają rutynowej eliminacji glutenu u osób bez celiakią.
Mity, efekt nocebo i rola FODMAP
FODMAP i efekt nocebo często wyjaśniają dolegliwości przypisywane glutenowi. Objawy mogą przypominać jelita drażliwego.
„W praktyce warto testować hipotezy w kontrolowany sposób, zamiast wprowadzać restrykcje bez diagnozy.”
- Praktycznie: eliminacja ma sens przy udokumentowanej celiakią lub alergii.
- Alternatywa: rozważenie diety niskofodmapowej pod kontrolą specjalisty przy objawach jelita drażliwego.
Diagnostyka i decyzje dietetyczne: kiedy dieta bezglutenowa ma uzasadnienie
Decyzja o eliminacji składników z diety powinna opierać się na wynikach badań, a nie na domysłach.
W diagnostyka zaczyna się od serologii: tTG‑IgA i całkowite IgA, ewentualnie EMA. Przy podejrzeniu potwierdza się rozpoznanie endoskopowo‑biopsyjnie.
Osoby już na diecie mogą wykonać test HLA DQ2/DQ8 — wynik dodatni wskazuje predyspozycję, nie rozstrzyga choroby.
W praktyce: celiakia wymaga ścisłej diety do końca życia. NCGS leczy się próbą eliminacji i kontrolowanym powrotem glutenu wg kryteriów Salerno. Alergia wymaga testów skórnych i IgE.
Wybieraj produkty <20 ppm i naturalnie bezglutenowe źródła (kasza gryczana, amarantus, warzywa, ryby). Konsultacja ze specjalistą chroni zdrowia i życia pacjenta przed niedoborami.
