Wstęp: Ten tekst wyjaśnia, czym są najczęstsze problemy z jelitem i jak przebiega współczesna ocena stanu zdrowia.
Objawy bywają nieswoiste, dlatego przede wszystkim liczy się szybka reakcja pacjenta oraz wielospecjalistyczne podejście.
Podstawowe badania obejmują kolonoskopię z pobraniem wycinków, test FIT oraz oznaczanie kalprotektyny. Badania obrazowe, takie jak USG, TK czy MRI, pomagają ocenić rozległość zmian.
Profilaktyka ma znaczenie: usuwanie polipów podczas kolonoskopii zmniejsza ryzyko rozwoju nowotworu. Wczesne wykrycie raka jelita grubego poprawia rokowanie i ułatwia planowanie skutecznego leczenia.
W dalszej części przewodnika znajdziesz praktyczne wskazówki dla pacjenta w Polsce, opis ścieżki postępowania oraz informacje o ośrodkach wyspecjalizowanych w terapii układu pokarmowego.
Kluczowe wnioski
- Wczesne zgłoszenie objawów przyspiesza proces rozpoznania.
- Kolonoskopia to złoty standard wykrywania zmian.
- Test FIT i kalprotektyna uzupełniają ocenę kliniczną.
- Badania obrazowe są ważne przy planowaniu leczenia onkologicznego.
- Profilaktyka i badania przesiewowe zmniejszają ryzyko nowotworu.
Dlaczego choroby jelita grubego wymagają czujności – skala problemu w Polsce
W Polsce około 20 000 osób rocznie otrzymuje rozpoznanie nowotworu złośliwego jelita (C18–C20). Rak jelita grubego zajmuje trzecie miejsce wśród najczęstszych nowotworów. Wskaźniki zachorowań i umieralności rosną u obu płci.
Choroba często rozwija się powoli i długo bez charakterystycznych objawów. We wczesnych stadiach dolegliwości bywają bagatelizowane, co opóźnia rozpoznanie.
Znaczenie wczesnego wykrycia
Regularne badania przesiewowe — kolonoskopia i test FIT — wykrywają zmiany przedrakowe i pozwalają usunąć polipy. To realnie obniża zapadalność i śmiertelność.
- Kolonoskopia pozwala na jednoczesne usunięcie gruczolaków.
- Test FIT wykrywa krew utajoną z przewodu pokarmowego i kieruje na pilną kolonoskopię.
- Wyższe szanse wyleczenia mają osoby z rozpoznaniem przed wystąpieniem objawów.
| Wskaźnik | Znaczenie | Działanie |
|---|---|---|
| Liczba zachorowań ~20 000/rok | Wysoka skala problemu | Rozwój programów przesiewowych |
| Powolny przebieg choroby | Opóźnione rozpoznanie | Edukacja i czujność kliniczna |
| Badania przesiewowe | Wykrywanie zmian przedrakowych | Kolonoskopia, test FIT |
Objawy alarmowe i niespecyficzne – kiedy zgłosić się do gastroenterologa
Pewne doniesienia o krwi w stolcu lub zmianie rytmu wypróżnień nie powinny być bagatelizowane. Nawet łagodne dolegliwości mogą wymagać badań, jeśli utrzymują się przez kilka tygodni.
Krew w stolcu, krwawienie z odbytu, „ołówkowe” stolce
Widoczna krew w stolcu lub krwawienie z odbytu to objawy alarmowe. Takie sygnały uzasadniają pilną konsultację i endoskopię.
Cienkie, „ołówkowe” stolce mogą świadczyć o zwężeniu odbytnicy i wymagają szybkiego wyjaśnienia.
Przewlekłe bóle brzucha, wzdęcia, uczucie niepełnego wypróżnienia, spadek masy ciała
Przewlekłe bóle brzucha, wzdęcia oraz uczucie niepełnego wypróżnienia to często niespecyficzne objawy. Jeśli towarzyszy im spadek masy ciała lub niedokrwistość, trzeba zgłosić się do specjalisty.
- Zmiana rytmu wypróżnień — naprzemienne zaparcia i biegunki to sygnał do oceny.
- Nagłe osłabienie i utrata masy ciała to wskazania do pogłębionej diagnostyki.
- Nawroty lub utrzymywanie się dolegliwości wymagają badań, by nie przeoczyć raka jelita grubego.
Diagnostyka chorób jelita grubego – metody podstawowe i zaawansowane
W praktyce lekarze łączą proste testy przesiewowe z bardziej zaawansowanymi badaniami. Dobór metod zależy od objawów, wieku oraz czynników ryzyka.
Kolonoskopia i sigmoidoskopia
Kolonoskopia to złoty standard – ogląda całą błonę śluzową jelita grubego, pozwala pobrać wycinki do histopatologii oraz usunąć polipy podczas jednego badania.
Sigmoidoskopia ocenia lewą część jelita i bywa stosowana jako badanie kontrolne.
Anoskopia i badanie per rectum
Badanie per rectum oraz anoskopia umożliwiają szybką ocenę odbytu i odbytnicy. Przy zmianach można pobrać wymaz do cytologii lub wycinek.
Badania kału i testy przesiewowe
Test FIT wykrywa krew utajoną w kale i kieruje na kolonoskopię. Oznaczenie kalprotektyny różnicuje stany zapalne od zaburzeń czynnościowych.
Panele infekcyjne z kału identyfikują bakterie, wirusy i pasożyty, co przyspiesza właściwe rozpoznanie.
Badania krwi, markery i obrazowanie
Morfologia oraz CRP wskazują na niedokrwistość lub stan zapalny. Markery CEA i CA 19-9 pomagają w ocenie i monitorowaniu zmian nowotworowych.
USG, tomografia, rezonans czy PET oceniaj� zaawansowanie w obrębie jamy brzusznej; enterografia to specjalny protokół dla dokładniejszej oceny jelit.
Endoskopia kapsułkowa
Endoskopia kapsułkowa obrazuje całe jelito cienkie. W jelicie grubym jej rola pozostaje uzupełniająca, choć pojawiają się doniesienia o nowych zastosowaniach.
- Podstawa rozpoznania: kolonoskopię lub FIT wybiera się w zależności od wskazań.
- W praktyce często łączy się badania endoskopowe, kału, krwi oraz obrazowe dla pełnej oceny.
Rak jelita grubego – od polipa do nowotworu złośliwego
Proces przejścia od małych zmian na błonie śluzowej do inwazyjnego guza trwa latami. Niemal wszystkie nowotwory powstają na podłożu polipów, dlatego ich wykrycie ma kluczowe znaczenie.
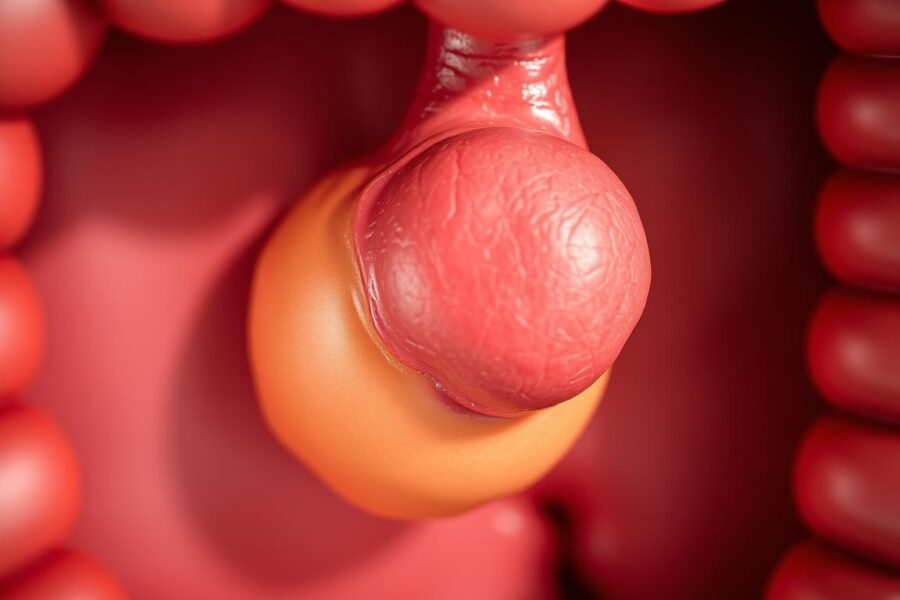
Polipy i błona śluzowa: dlaczego wczesne usuwanie ratuje życie
Wczesne usuwanie polipów podczas kolonoskopii zmniejsza ryzyko raka. Ryzyko zezłośliwienia zależy od wielkości i typu histologicznego polipów.
Objawy raka: na co zwrócić uwagę
Objawy to m.in. krew w stolcu, niedokrwistość i osłabienie. W zajęciu odbytnicy pojawia się naglące parcie i uczucie niepełnego wypróżnienia.
Stadia, Karta DILO i badania molekularne
Stopnie zaawansowania I–IV decydują o metodzie postępowania. Po rozpoznaniu lekarz rodzinny może wystawić Kartę DILO, co przyspiesza dalsze procedury.
Przed terapią ukierunkowaną wykonuje się testy molekularne: KRAS, NRAS, BRAF, HER2, NTRK, MSI/MMR. Wyniki precyzują wybór terapii systemowej.
Leczenie: chirurgia i terapie uzupełniające
Podstawą jest zabieg chirurgiczny. W zależności od stadium stosuje się chemioterapię, radioterapię oraz terapie celowane.
- Profilaktyka: systematyczne badania endoskopowe.
- Rodzinne ryzyko: FAP i zespół Lyncha wymagają wcześniejszej kontroli.
- Monitorowanie: kontrolne kolonoskopie i ocena markerów po zabiegu.
Nie tylko nowotwory: WZJG, choroba Leśniowskiego-Crohna, IBS i polipy
Nie wszystkie problemy z jelitem oznaczają raka; wiele to zapalenia lub zaburzenia czynnościowe. Ta część opisuje najważniejsze jednostki chorobowe oraz ich znaczenie w praktyce klinicznej.
Wrzodziejące zapalenie jelita grubego
WZJG atakuje błonę śluzową jelita grubego i objawia się krwawieniami z odbytu, biegunkami z krwią oraz bólami brzucha.
Rozpoznanie wymaga endoskopii z pobraniem wycinków do histopatologii oraz odpowiednich badań kału. Leczenie opiera się głównie na lekach przeciwzapalnych i zaleceniach dietetycznych.
Choroba Leśniowskiego‑Crohna
Ta choroba może zajmować każdy odcinek przewodu pokarmowego. Typowe objawy to biegunki, bóle brzucha, spadek masy ciała i czasem przetoki okołoodbytnicze.
Diagnoza opiera się na wywiadzie, badaniach krwi oraz badaniach kału i obrazowaniu. Terapia obejmuje leki przeciwzapalne, immunosupresyjne oraz, w razie potrzeby, antybiotyki.
Zespół jelita drażliwego (IBS)
IBS to zaburzenie czynnościowe objawiające się dyskomfortem, wzdęciami oraz zmianą rytmu wypróżnień.
Przede wszystkim terapia polega na modyfikacji diety, poprawie higieny snu i aktywności fizycznej. Farmakoterapia pomaga w łagodzeniu dolegliwości.
Polipy jelita grubego
Polipy często przebiegają bezobjawowo, ale mogą zwiększać ryzyko raka. Regularne badania przesiewowe pozwalają je wykryć i usunąć podczas jednej procedury.
„Kalprotektyna w stolcu ułatwia różnicowanie zapalnych stanów od zespołów czynnościowych i pomaga monitorować przebieg terapii.”
- W praktyce istotne jest rozróżnianie zapalnych schorzeń od zmian nowotworowych oraz ocenianie zmian obrębie odbytnicy.
- Współpraca gastroenterologa, dietetyka i chirurga optymalizuje wyniki terapii i zmniejsza ryzyko powikłań.
Choroby jelita grubego – diagnostyka i leczenie w praktyce krok po kroku
Pierwszym krokiem w praktyce jest szybka ocena objawów i prostych testów przesiewowych. Ocena stanu zdrowia pacjenta obejmuje wywiad, badanie przedmiotowe oraz test FIT.

Ścieżka pacjenta: od objawów przez badania do planu terapii
W przypadku krwawienia lub dodatniego FIT wskazana jest pilna kolonoskopia z pobraniem wycinków.
Endoskopia często potwierdza rozpoznanie i pozwala usunąć polipy. Wynik histopatologii decyduje o dalszym postępowaniu.
Jak rozdzielić badania: endoskopia, obrazowanie, testy kału i markery
Badania laboratoryjne (morfologia, CRP, CEA, CA 19-9) oraz testy kału (kalprotektyna, panele infekcyjne) doprecyzowują stan przewodu.
Obrazowanie (USG, TK, MRI, PET) ocenia zasięg choroby i przerzuty. To podstawa planowania skutecznego leczenia.
- Krok 1: ocena objawów i czynników ryzyka; pilna kolonoskopia przy alarmach.
- Krok 2: badanie endoskopowe i histopatologia.
- Krok 3: badania krwi i testy kału dla uściślenia rozpoznania.
- Krok 4: obrazowanie do oceny zaawansowania.
- Krok 5: w razie raka — Karta DILO i szybkie skierowanie do ośrodka.
- Krok 6: decyzje zespołowe; chirurgia jest podstawą, terapie systemowe uzupełniają.
- Krok 7: plan kontroli po terapii: kolonoskopie, markery i obrazowanie.
W przypadkach czynnościowych priorytet mają zmiany stylu życia, dieta i leczenie objawowe. Współpraca pacjenta z zespołem medycznym i edukacja zdrowia poprawiają bezpieczeństwo i skuteczność procesu.
Wniosek
Skoordynowana strategia przesiewowa oraz szybka reakcja na sygnały alarmowe ratują życie.
Wczesne wykrycie zmian przedrakowych i badań przesiewowych, takich jak kolonoskopia oraz test FIT, realnie obniża umieralność z powodu raka jelita grubego.
Badania molekularne (KRAS, NRAS, BRAF, HER2, MSI/MMR) i opieka wielodyscyplinarna w wyspecjalizowanych ośrodkach poprawiają wyniki terapii.
Świadomość objawów — krwi w stolcu, bólów brzucha czy utraty masy ciała — oraz regularne kontrole po terapii skracają czas do rozpoznania i wykrycia nawrotów.
Wniosek: systematyczna profilaktyka, szybkie badanie przy alarmach oraz współpraca pacjenta z zespołem medycznym to najskuteczniejsza strategia ograniczania skutków raka jelita grubego i innych chorób jelita.
